ホルモンの異常やさまざまな病気により、生理(月経)以外の性器出血を不正性器出血と言います。子宮からの出血(異常子宮出血)と、腟や子宮腟部からの出血に分けられます。原因として、子宮がん、ポリープ、子宮筋腫、排卵障害、内科の病気や内服薬の影響など原因のほか、排卵期におこる出血(中間期出血)など病気ではないものもあります。なかには重大な病気が隠れていることもありますので、不正性器出血がみられたら婦人科に受診をしてください。治療は原因となる病気によって異なります。
一般婦人科外来
一般婦人科外来
婦人科では、月経・おりもの(帯下)の悩み、PMS/PMDD、子宮・卵巣の病気、性感染症、更年期障害、避妊、不妊の相談から妊娠に関することなど、女性特有の病気や症状を扱います。
ホルモンの異常やさまざまな病気により、生理(月経)以外の性器出血を不正性器出血と言います。子宮からの出血(異常子宮出血)と、腟や子宮腟部からの出血に分けられます。原因として、子宮がん、ポリープ、子宮筋腫、排卵障害、内科の病気や内服薬の影響など原因のほか、排卵期におこる出血(中間期出血)など病気ではないものもあります。なかには重大な病気が隠れていることもありますので、不正性器出血がみられたら婦人科に受診をしてください。治療は原因となる病気によって異なります。

生理の出血量(月経血量)は、1回あたり20〜140gが正常とされています。日本では「過多月経は経血量140ml以上」と定義されていますが、実際に出血量を計測することは困難であり、出血量そのもので診断されることはほとんどありません。実際には、生理の出血量(月経血量)は生理の出血量(月経血量)が多いという自覚症状と貧血の有無を指標として判断されるのが一般的です。過多月経が慢性的にある場合、貧血になってしまう場合もあります。
不正性器出血と同様、原因は多岐にわたります。検査で原因がはっきりしないこともあります。 症状が気になれば早めに受診しましょう。
生理の出血量(月経血量)が多く、月経血の中にレバー状の血の塊が見受けられたり、常時夜用ナプキンが必要となったり、交換頻度も高くなる傾向があります。
その結果、鉄欠乏症貧血になるケースが多く、動機・息切れ・めまいなど、日常生活に支障をきたすこともあります。
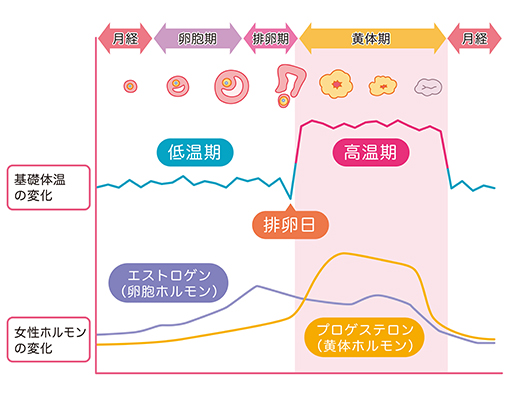
正常の生理(月経)は、周期日数が25~38日で、出血持続日数が3~8日間とされています。正常な生理(月経)周期から外れるものを月経周期異常といい、一般的に生理不順(月経不順)と呼んでいます。過度のダイエット、肥満、ストレスや環境に変化によって、女性ホルモンのバランスを崩してしまい起きてしまっているケースもあります。
月経不順は、周期日数や出血持続日数によって以下に分類されます。
また、無月経とは、周期的な生理(月経)が発来すべきご年齢でも生理(月経)がない状態のことを言います。生理的無月経(妊娠、産後、授乳中における無月経など)を除いたものは下記の二つに分けられます。
WHOの性機能障害の分類を参考にして検査や治療をします。
原因により治療法が変わります。高プロラクチン血症や甲状腺の病気では原因に応じた治療が必要となります。
それ以外では、妊娠をご希望の場合はタイミング療法や排卵誘発などが必要になることが多くなります。
妊娠をご希望でない場合は、薬物療法(カウフマン療法やホルムストローム療法)を行います。
お一人お一人の体調やお困りになっている症状に応じた治療を行いますので、ご不安なことがありましたら外来にてご相談ください。

月経困難症は、生理(月経)に随伴して現れる病的な症状のことをいいます。
代表的な症状は下腹部痛や腰痛で、月経痛がひどく、また月経に伴って頭痛や吐き気、疲労感、食欲不振、イライラや下痢などの症状があらわれ、日常生活に支障が出てしまう状態です。
子宮筋腫、子宮内膜症や子宮腺筋症などが原因の「器質性月経困難症」と、子宮頸管の狭小、子宮の過度な収縮が原因の「機能性月経困難症」に分けられます。
生理(月経)前の3~10日間、精神的あるいは身体的症状が続きます。生理(月経)が始まると症状は軽くなってきます。症状には、情緒不安定、イライラ、抑うつ、不安、眠気、集中力の低下、食欲の低下、めまい、倦怠感、腹痛、腰痛、頭痛、むくみ、お腹や乳房の張りなどがあります。原因ははっきりしていませんが、女性ホルモンの変動が影響していると言われています。うつ病などの精神神経疾患と症状が似ていることから、それらの病気がないかの確認が必要となることもあります。
治療としては、低用量ピルを内服することで排卵を抑え、ホルモン変動を抑えることが有効です。それ以外に漢方薬や精神安定剤を使用することもあります。
子宮筋腫とは、子宮の筋肉組織に発生する良性の腫瘍です。
原因は十分には解明されていませんが、女性ホルモンが関係しているといわれています。閉経後は卵巣からの女性ホルモンの分泌低下にともなって縮小することが多いです。
など。位置や大きさによっては、不妊症の原因となることもあります。
症状がない場合や症状が軽い場合の、巨大ではない子宮筋腫では定期的に検査しながら経過観察をします。
子宮筋腫の大きさが巨大である場合や症状が重い方などでは、手術を含めた治療法を検討します。妊娠をご希望かどうかで治療方針が変わりますが、手術療法以外にも薬物療法で経過をみることも多く、外来でご相談しながら治療方針が決まります。
主な治療方法は下記の通りとなります。

正常の子宮内膜組織は子宮の内側にありますが、子宮内膜症/子宮腺筋症では本来あるべき子宮の内側以外の場所に、子宮内膜あるいは子宮内膜に似た組織ができる病気です。子宮内膜組織が子宮筋層にできたものが「子宮腺筋症」、それ以外の場所にできたものが「子宮内膜症」です。原因ははっきりとは分かっていませんが、強い月経痛(月経困難症)、下腹部痛、性交時の痛み(性交時痛)が主な症状で、不妊症の原因となることもあります。子宮筋層内に子宮内膜組織ができる子宮腺筋症では、他に生理(月経)の量が多くなること(過多月経)や、子宮の増大による圧迫症状がでてくることもあります。
子宮内膜症の発生が多い場所として、卵巣、子宮と直腸の間のくぼみ(ダグラス窩)、子宮を後ろから支える靭帯(仙骨子宮靭帯)、子宮と膀胱の間のくぼみ(膀胱子宮窩)などがあげられます。
卵巣に発生する子宮内膜症で、血液成分が内部に溜まることでのう胞となります。診断は超音波検査で行います。卵巣がんが発生することもあり、MRI検査などが必要になることもあります。治療方法は手術療法、薬物療法があり、大きさやご年齢、妊娠のご希望の有無などを考慮して決定します。
子宮腺筋症では超音波検査をしますが、MRI検査や血液検査(CA125)が必要になることもあります。確定診断には組織診断が必要となります。
子宮内膜症では、確定診断には手術などで直接病変があるかどうかを視て確認する必要がありますが、確定診断がつかなくても自覚症状や超音波検査、血液検査(CA125)などで子宮内膜症が疑われれば「臨床子宮内膜症」として治療を開始します。
など。不妊症の原因となることもあります。
生殖年齢女性の5~8%に発症し、生理不順(月経不順)や不妊の主な原因となります。原因は十分に解明されていませんが、PCOSは生涯にわたりご健康に影響を与えることがあります。
診断は超音波検査、血液検査(LH、FSH、E2)と生理(月経)周期の確認をすることで行います。
2型糖尿病、メタボリックシンドローム、脂質代謝異常、心疾患、脂肪肝などのリスクが上がるといわれています。
肥満がある方には減量をおすすめしています。
薬物療法に関しては、妊娠をご希望かどうかによって異なります。妊娠をご希望の方には排卵誘発(クロミフェン療法やゴナドトロピン療法など)を行います。
妊娠をご希望でない方には、プロゲスチンの内服薬で定期的な子宮からの出血(消退出血)をおこしていきます。
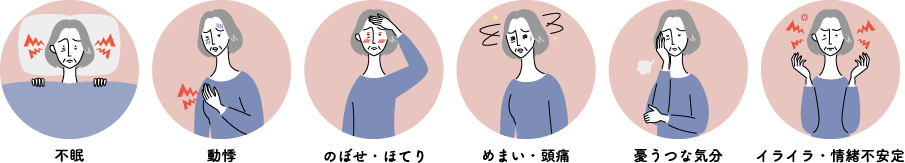
日本人の女性の平均的な閉経時期は50歳くらいといわれ、この前後5年間ほど、約10年間を更年期といいます。この時期に、女性ホルモンが減少していくことに生活や環境の変化などの影響が加わり、さまざまな症状が現れます。症状によって日常生活に支障が出てくる状態を更年期障害といいます。
代表的な症状は、ほてりやのぼせ(ホットフラッシュ)、発汗が多くなる、疲れやすい、めまい、動悸、頭痛や腰痛、関節痛、足腰の冷え、不眠、不安感、抑うつな気分など多彩な症状があります。イライラして怒りっぽくなったりすることもあります。
症状が似ている甲状腺の病気やうつ病などが隠れていないかを確認することもあります。
生活習慣の改善などを相談していきます。症状が改善しない場合は、下記の薬物療法を行います。ホルモン補充療法を行う場合は、子宮がんや乳がんの検査、血液検査などが必要となりますので、普段受けていらっしゃる健康診断の結果がある方はご持参ください。

人工妊娠中絶について、随時相談ができます。お一人で悩まず、まず当院へご相談ください。
母体保護法が適応され、妊娠を中断する場合は妊娠22週未満(21週6日まで)と定められています。当院では、経口薬による人工妊娠中絶は妊娠9週0日まで、手術による人工妊娠中絶は妊娠10週6日までの方となっております(これらの週数をこえた場合は当院では対応できませんので、ご了承ください)。また、帝王切開術を受けられたことがある方などで、リスクの高いと判断した方に関しても対応できません。当院での手術は必ず母体保護法指定医が行います。
同意書やご案内を外来でお渡しいたします。同意書は当日必要ですので、ご持参ください。手術を受けられる方は外来で術前検査を行います。
また、経口薬での人工妊娠中絶に関しましても、手術が必要となる場合がありますので、術前検査を受けていただきます。
下記のほかに、外来受診時や術前検査などの費用が別途かかります。
人工妊娠中絶手術:132,000円(消費税込み)
※ご出産が帝王切開術だった方や初産婦の方は、子宮頚管拡張が術前に必要ですので、別途11,000円(消費税込み)がかかります。
経口薬による人工妊娠中絶:110,000円(消費税込み)
経口薬の内服後に手術が必要になった場合は、別途110,000円(消費税込み)がかかります。
メフィーゴパックに含まれている2種類の内服薬を順番に服用します。
まず初めに、「ミフェプリストン」を内服します。その36~48時間後に「ミソプロストール」を内服します。2種類目の内服後は、胎嚢が排出されるまで院内待機となります。排出された翌日と、5日後に外来受診が必要です。
また、胎嚢が排出されない場合は、人工妊娠中絶手術が必要となります。その際はMVAを用いて行います。
当院ではMVA(手動真空吸引)法による手術を行っております。
子宮内の掻把を極力避けることで、子宮内膜への損傷を減らすことが期待されます。比較的短時間で手術を終えることができ、日帰りでの手術が可能です。
麻酔を使用いたしますので、ご自身でお車を運転することはできません。
手術当日は、シャワーだけにしてください。
手術翌日と、5日後に外来受診してください。
手術だけではなく、術前や術後のお身体やご不安なお気持ちに寄り添った医療を提供いたします。また、今後の避妊に関してもご相談できますので、ご不安なことがありましたら医師やスタッフにお伝えください。